порок сердца причины
Вопросы и ответы по: порок сердца причины
Женщина 58 лет
Анамнез:
Врожденный порок сердца. Cочетанный артальный порок. Отностельная недостаточность митрального , 3-x створчатых клапанов
Н1 NYHA - 2
Протезирование артального клапана 1 год назад
Артериальная гипертензия 2 риск 3
Гипотоник
На протяжении многих лет страдает от периодических головокружений. Постоянно принимает препарат бетастин
На фоне приема препарата чувствует себя лучше. Однако несколько месяцев назад ситуация ухудшилась.
Приступы стали все чаще и чаще. И теперь продолжатся практически постоянно. Приступ длится несолько минут. И через 10-15 минут начинается новый приступ.
1. Приступ сопровождается головокружением, потемнением в глазах.
2. Иногда тошнота но без рвоты.
3. Cинкопальное состояние - но сознание не теряет.
4. Во время приступа боли в сердце нет, но есть ощущение экстрасистолии. Во время приступа 2-3 экстрасистолы в минуту. Экстрасистолия присутствует так же без приступов, но ощущается именно во время приступа.
5. Во время первого приступа из серии повышается давление. Максимально зафиксированное 140. После таблетки каптоприла, давление уменьшается приступ проходит. Однако через пару минут начинается новый приступ, уже без повышенного давления (Давление 120 - 115).
6. Во время приступа бывает подергивание рук и ног
7.Приступ бывает и в покое и при нагрузке (при ходьбе), во время приступа подкашиваются ноги.
8. Отдает в виски во время приступа но голова не болит.
9. Во время приступа колет в глазах.
10. Приступ длится несколько минут
11. За 1.5 часа 6 приступов
Неделю назад из-за учащающихся приступов экстрасистолии женщина пропила курс кордарона по 200 мг 2 раза в день на протяжении 6 дней.
Сейчас женщина лежит в кардиологической больнице. На экг при поступлении зафиксированы только экстрасистолия. На узи сердца также нет ничего необычного (с учетом протезированного клапана). Лечения получает то-же, что и до больницы (бисопролол,варфарин,бетастин,танакан,глицин ) + КПС в/в, милдронат,эмоксипин
Врачи не знают причину приступов. При поступлении в больницу 13.05.14 приступы были реже. Сейчас же они идут один за другим.
Зимой женщине делали кт- грудной клетки(два раза) в связи с пневмонией. Соответственно сейчас делать кт - головы не рекомендуют, из-за чрезмерной нагрузки на организм. Можно ли делать МРТ головного мозга , с протезированным клапаном и скобой в грудной клетке после операции?
Подскажите пожалуйста, в чем может быть причина? Подскажите какие исследования необходимо сделать, что бы поставить диагноз. Это по кардиологическому или неврологическому профилю?
Очень надеюсь на вашу помощь!!!
В июне 2011 года на сроке 29 недель мне провели ЭКС (причина - дистресс плода по УЗИ, нарушения сердечного ритма). Родился мальчик, 650 гр., 29 см. Через 5 дней умер.
По результатам гистологии ребенка и плаценты был озвучен диагноз - внутриутробная инфекция герпетического генеза. Всю беременность 1 раз в месяц появлялся герпес на губах. Поскольку он был у меня и до беременности, то гинеколог сказал, что ребенку он ничем не угрожает. Начиная с 22 недель (т.е. со второго планового УЗИ) ставили задержку развития, порок сердца, маловодие. Из-за возможной генетической аномалии я согласилась на кордоцентез, результат - нормальный мужской кариотип.
После случившегося были сданы анализы:
1) Обследование на TORCH-инфекции – носитель ВПГ 1 типа, цитомегаловируса и вируса Эпштейна-Барр.
2) Анализы на гормоны (прогестерон, пролактин, лютеинизирующий гормон, ФСГ, ДГЭА-сульфат) – норма
3) Анализы на антифосфолипидный синдром: антитела к фосфолипидам, антитела к кардиолипину - отсутствуют, волчаночный антикоагулянт – норма
4) Гормоны щитовидной железы – выявлен аутоиммунный тиреоидит с гипотиреозом легкой степени
5) Коагулограмма – норма
6) Кариотипирование меня и мужа – нормальные генотипы
Т.е. риски при наступлении беременности – вирусы, гипотиреоз и резус конфликт (у меня 3 «-», а у мужа – 2 «+»). Поэтому по графику, утвержденному моими докторами, я контролировала все эти риски – кровь на ПЦР вирусов, гормоны щитовидки и антитела по резус-фактору.
В самом начале второй беременности (июль 2013 года) на сроке 5-6 недель в крови однократно был обнаружен ВЭБ, после проведенного лечения - больше не проявлялся, как и ВПГ с ЦМВ. По щитовидке и резусу – все было в норме.
Беременность протекала без осложнений, все скрининги и 2 плановых УЗИ (в 10 недель и 19 недель) - все в норме. Была единственная простуда в 26,5 недель (легкое недомогание, насморк, температура 37,1). Учитывая мою прошлую ситуацию, мне было назначено контрольное УЗИ в 27 недель. И опять - задержка развития 2-3 степени, срочная госпитализация в стационар. В день поступления в роддом меня той же ночью перевели в реанимацию, т.к. развился тяжелый гестоз (давление 170/120 + белок в моче 2,6-3г,доходил до 6 один раз, отеки). Я была на приеме у гинеколога за 10 дней до этого, давление и белок были в норме. В первую беременность гестоза не было. Дотянули нас до 29 недель, плановое кесарево. Родилась девочка, 770 гр, 31 см. К сожалению, через месяц она также умерла. По результатам вскрытия и гистологии ребенка причиной случившегося снова названа внутриутробная инфекция, особо подчеркнута гипотрофия ребенка.
Как такое могло произойти? Ведь ПЦР ничего не выявляла, кроме случая ВЭБ в начале беременности. Но тогда ВУИ проявилось бы гораздо раньше… Мог ли гестоз спровоцировать инфицирование? Или диагноз ВУИ ставится, когда точно не могут сказать причины? (есть такое мнение – надо же что-то написать в заключении о смерти…)
Также в роддоме мне посоветовали сдать анализ на генетические мутации гемостаза (8 показателей). Результат – мутация Серпина 1 (PAI-1) (антагонист тканевого активатора плазминогена) по гомозиготному типу 4G/4G – повышенный риск гипоксии, задержки внутриутробного развития, тяжелого гестоза. Все остальные (F2-протромбин, F5, F7, F1 3A1, FGB – фибриноген, ITGA2-α2 интегрин, ITGB3-b интегрин) – нейтральный генотип.
Можно ли считать причину ЗВУР найденной? Или для этого должна быть мутация одновременно нескольких генов?
Как Вы считаете, нужно ли проводить дополнительные исследования? По поводу наличия мутации Серпин-1 - надо ли принимать препараты до беременности (какие?) или уже после наступления беременности идти к врачу ( к какому – гинеколог? терапевт? гематолог?) за назначениями? Спасибо
Указать диагноз, что называется, “с потолка”, невозможно.
Поэтому вначале Вам следует со всеми обследованиями обратиться к инфекционисту. Кроме того, Вы сами можете проанализировать, что мутация Серпина 1 может приводить ко всему тому, что с Вами случилось.
Вторым Вашим шагом должен быть поход к генетику, я не готова советовать что-либо по вопросу мутаций гемостаза, это узкая специализация.
Всего доброго, держитесь!
1X10*3 кое/мл роста нет. Могло ли это стать причиной порока сердца у ребенка? Чем он лечится? Заранее спасибо!
Эпидермальный стафилококк – представитель нормальной микрофлоры кожи и слизистых. Если мочу отбирали в стерильную посуду и исключена контаминация им мочи в процессе отбора, то он может вызывать воспаление. Если жалоб нет, моча отбиралась не стерильно, то забудьте про этот результат анализа.
А вот запущенная эрозия – повод для беспокойства, т.к. наиболее вероятно, что имеется длительная персистирующая ВПЧ (вирус папилломы человека) инфекция.
Да и любой очаг хронического воспаления, в т.ч. и хронический пиелонефрит, конечно при условии его активности, может повлиять на течении беременности.
Но!... Не вызвать порок сердца ребёнка, тем более не совместимый с жизнью. Речь, вероятно, идет о хромосомных аномалиях. Но при беременности на плановых УЗИ - это должны были заметить! Смените врачей, если у вас все это «проглядели».
Берегите здоровье!
общий белок73.3
альбумины 45,5
глобулины 54,5
альфа 1 5,8
альфа 2 14,1
бета 12,9
y 21,7
серомукоиды 0,74
антистрептолизин О 200
С реактивный белок (++)
ревм. фактор отр.
ЦИК 8,8
имуноглобулины:
А 2,9
М 2,0
J 17.8
СОЕ 25
гемоглобин 108
гепатит в,с отр.
Скажите пожалуйста, может ли ВЭБ так сильно влиять на мой организм и приводить к таким последствиям. Какие анализа мне желательно сдать и к кому нужно обращаться. Я просто не знаю уже как мне быть.
1.Цитологическое исследование: шейка матки лейкоциты - 30-50 п/зр, на слизи 50 -100 в п/зр; флора - палочки, коки.
церв.канал: лейкоциты - меньше 50. Елементи хронического воспаления - гистиоциты, макрофаги.
2. Микоплазму DUO: Микоплазма - роста не выявлено; Уреаплазма - в высоком титре. Пожалуйста, подскажите, что бы вылечить эрозию мне сначала нужно лечить уреаплазму? И могла ли эта инфекция быть причиной порока сердца у малыша.
Популярные статьи на тему: порок сердца причины
При диагностике ишемической болезни сердца тщательный расспрос больного, сбор жалоб и анамнеза заболевания имеют особое значение.

Сепсис – одна из наиболее серьезных проблем современной интенсивной терапии. И насколько сложным и тяжелым является это заболевание, настолько же много вопросов возникает у врачей, сталкивающихся с необходимостью его правильной диагностики и лечения.

21 ноября Центральная городская Киевская клиническая больница отмечала двойной юбилей: 80-летие со дня рождения члена-корреспондента АМН СССР, заслуженного деятеля науки УССР, лауреата Государственной премии УССР, доктора медицинских наук,...

Высокий уровень специализации в медицине (оправданный ее развитием либо искусственный), скорее, поляризует врачей в вопросах медицинской доктрины, чем объединяет в понимании общих процессов, происходящих в патологии у человека.

Нарушения дыхания во сне: определение, классификация, исторический экскурс Согласно классификации основных нарушений сна, в понятие диссомний, в частности во внутренние нарушения сна, включен синдром сонных апноэ (ССА), при котором во время сна у...
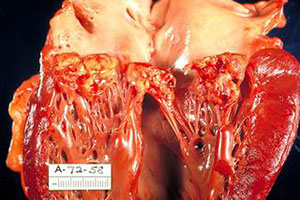
Инфекционный эндокардит – инфекционно-воспалительное заболевание, которое поражает эндокард, сердечные клапаны, внутреннюю оболочку ближайших сосудов. Эта же инфекция может вызвать одновременно заболевание почек, печени, селезенки.

Сосудистая система человека – общую структуру с крупными руслами и мелкими разветвлениями, на каждом из которых все-таки имеются уникальные особенности.
Новости на тему: порок сердца причины

Полная и цветущая беременная женщина, к сожалению, не всегда родит здорового ребенка. Полноту беременных, которую и ранее называли причиной появления пороков сердца у младенцев, врачи обвиняют теперь с цифрами в руках. Риск рождения ребенка с врожденным пороком сердца может доходить до 33% у очень тучных женщин.

Порок сердца является ведущей причиной смертности в США. Данное заболевание существенно влияет на качество и продолжительность жизни людей, страдающих от специфической формы мышечной дистрофии. Сегодня ученые начали сомневаться в том, что столовые клетки или генная терапия оказывается эффективной в лечении данных заболеваний

Дети планеты получили бесценный подарок, который мог бы стать для них мощной защитой от родителей, практикующих шлепки, подзатыльники, а иногда и порку в стиле деда одного русского писателя. Все что нужно – прочитать научную работу ученых из Англии.
Согласно результатам недавнего исследования, недостаточный вес ребенка при рождении может привести к низкой концентрации кортизола, который также известен как гомон стресса, и стать причиной развития серьезных заболеваний
Количество людей, страдающих от хронического заболевания легких, увеличивается с каждым годом. Новое исследование посвящено установлению всех возможных факторов данного заболевания, а также поиску методов его лечения










