- Головна
- /
- Статті
- /
- Гастроентерологія
- /
- Диагностика и лечение кандидоза пищевода
Диагностика и лечение кандидоза пищевода
Оппортунистические инфекции – актуальная проблема современной гастроэнтерологии. Микозы органов пищеварения могут быть вызваны различными микроскопическими грибами, однако первое место по частоте поражений желудочно-кишечного тракта, безусловно, занимает кандидоз. Диагностика и лечение кандидоза пищевода в ряде случаев сопряжены с определенными трудностями.
Кандидоз пищевода встречается у больных общего профиля в 1-2% случаев, у страдающих сахарным диабетом 1 типа – в 5-10%, у больных СПИДом – в 15-30%. Среди местных факторов риска могут быть ожог, ахалазия, дивертикулез, полипоз пищевода и др. Характерными жалобами являются дисфагия, одинофагия, ретростернальный дискомфорт, однако встречается и латентное течение заболевания.
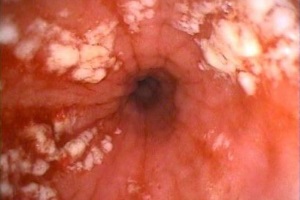
Эндоскопические признаки кандидоза пищевода: гиперемия и контактная ранимость слизистой оболочки, фибринозные налеты различной локализации, конфигурации и размеров. Среди всего разнообразия визуальных признаков кандидоза пищевода можно выделить три группы типичных изменений.
Катаральный эзофагит. Наблюдают диффузную гиперемию различной степени (от слабовыраженной до яркой) и умеренный отек слизистой оболочки. Характерным эндоскопическим признаком является контактная кровоточивость слизистой оболочки, иногда – с образованием нежного, белесоватого («паутинообразного») налета на слизистой оболочке. Эрозивных изменений не отмечают.
Фибринозный (псевдомембранозный) эзофагит. Наблюдают бело-серые или бело-желтые рыхлые налеты в виде округлых бляшек диаметром 1-5 мм, выступающие над ярко гиперемированной и отечной слизистой оболочкой. Контактная ранимость и гиперемия слизистой оболочки заметно выражены.
Фибринозно-эрозивный эзофагит. Характерно наличие грязно-серых «бахромчатых» налетов в виде «лент», расположенных на гребне продольных складок пищевода. При инструментальном отделении таких налетов обнажается эрозированная слизистая оболочка. Эрозии могут быть округлой или линейной формы, чаще от 0,1 до 0,4 см в диаметре. Слизистая оболочка пищевода крайне ранима, отечна и гиперемирована. Выраженные изменения слизистой оболочки иногда препятствуют полноценному эндоскопическому осмотру пищевода (кровотечение, боль и беспокойство пациента, стеноз пищевода, вызванный отеком). Напомним, что схожие эндоскопические изменения могут наблюдаться при рефлюкс-эзофагите, пищеводе Барретта, герпес-эзофагите, плоских лейкоплакиях, красном плоском лишае, ожоге или опухоли пищевода. Поэтому диагностика кандидоза пищевода основана на эндоскопическом исследовании и лабораторном изучении биопсийных материалов из пораженных участков. Необходимо учитывать, что при однократной биопсии чувствительность лабораторных методов недостаточна.
Золотой стандарт диагностики кандидоза слизистых оболочек – обнаружение псевдомицелия Candida spp. при морфологическом исследовании.
С целью обнаружения псевдомицелия используют морфологические микологические методы: цитологический – с окраской мазков по Романовскому-Гимзе и гистологический – с окраской биоптатов ШИК-реакцией. Таким образом, учет диморфности микромицетов Candida spp. является ключом к дифференциальному диагнозу между кандидозом и кандидоносительством. В современных условиях клиницист должен требовать от морфолога точного описания морфологических структур гриба – ведь обнаружение бластомицетов, как правило, свидетельствует о кандидоносительстве, а обнаружение псевдомицелия позволяет подтвердить диагноз «кандидоз».
К недостаткам морфологических методов можно отнести их ограниченную чувствительность при эндоскопической биопсии.
Культуральный микологический метод основан на посеве биоматериалов слизистых оболочек на среду Сабуро. Преимущество данного метода состоит в возможности видовой идентификации грибов рода Candida и тестирования культуры на чувствительность к антимикотикам. Актуальность таких исследований обусловлена тем, что различные виды Candida, в частности С. albicans, С. tropicalis, С. pampsilosis, С. krusei, С. glabrata, имеют различную чувствительность к современным антимикотическим препаратам. Недостаток культурального метода – невозможность дифференцировать кандидоносительство и кандидоз при исследовании материалов «открытых систем», поскольку слизистые оболочки и в норме могут быть контаминированы колониеобразующими единицами Candida spp.
Культуральное исследование биоматериалов слизистых оболочек с определением вида возбудителя становится абсолютно необходимым при рецидивирующем течении кандидоза или резистентности к стандартной антимикотической терапии.
Чувствительность и специфичность серологических тестов диагностики кандидоза пищевода (иммуноферментный анализ с антигеном Candida, уровень специфического IgE, тест латекс-агглютинации Platelia) пока не достигли требуемой точности и в практике применяются редко.
Кандидоз пищевода, даже протекающий субклинически, опасен своими осложнениями – стриктурой, кровотечением, перфорацией и диссеминацией микотического поражения.
Рентгенографический метод при кандидозе органов пищеварения малоинформативен, так как не уточняет этиологию процесса, но при развитии осложнений (например, при стриктуре, язве, перфорации) приобретает решающее значение.
Развитие стриктур пищевода отмечают у 8-9% пациентов с кандидозным эзофагитом. Чаще они локализованы в верхней или средней трети грудного отдела пищевода и вызывают перманентную дисфагию. Другим частым осложнением кандидоза верхних отделов пищеварительного тракта является кровотечение, вызванное контактной ранимостью слизистой оболочки. Хроническое малоинтенсивное кровотечение приводит к анемии, а у пациентов с цитопенией кровотечение может развиваться стремительно (нередко наблюдается рвота алой кровью и псевдомембранозными массами) и вследствие кровопотери приводить к шоку. Клиническая картина перфорации пищевода, помимо интенсивного болевого синдрома, характеризуется развитием пневмомедиастинума и подкожной эмфиземы в области шеи.
В план ведения пациентов с кандидозом пищевода необходимо включить диагностику и коррекцию фоновых заболеваний, санацию других очагов кандидозной инфекции, рациональную антифунгальную терапию и иммунокоррекцию.
Лечение кандидоза пищевода основано на применении антифунгальных препаратов. Общий принцип действия всех антифунгальных средств – угнетение биосинтеза эргостерина клеточной стенки микромицетов. Антифунгальные средства, используемые для лечения кандидоза пищевода, можно разделить на три группы. Первая группа – полиеновые антимикотики, практически нерезорбируемые при пероральном приеме. Вторая группа – азольные антимикотики, относительно хорошо резорбируемые при приеме внутрь. Третья группа – самые современные антимикотики, эхинокандины.
Цель лечения кандидоза слизистых оболочек верхних отделов пищеварительного тракта – устранить симптомы и клинико-лабораторные признаки заболевания, а также предотвратить рецидивы.
При кандидозе пищевода местная терапия неэффективна. У пациентов с выраженной одинодисфагией, которые не способны глотать, необходимо применять парентеральную терапию.
Список литературы находится в редакции. Статья напечатана в сокращении. «Фарматека» 2006, М., Бионика, с.153-159.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення



 Кожный кандидоз: откуда он берется и как с ним бороться?
Кожный кандидоз: откуда он берется и как с ним бороться?
 Современные подходы к профилактике и лечению вульвовагинального кандидоза
Современные подходы к профилактике и лечению вульвовагинального кандидоза
 Легочный кандидоз
Легочный кандидоз
 Вагинит
Вагинит