Лидокаина гидрохлорид инструкция, аналоги и состав
Загальна характеристика:
міжнародна та хімічна назви: lidocainе; 2-діетиламіно-2,6-ацетоксилідиду гідрохлорид;
основні фізико-хімічні властивості: прозора, безбарвна або злегка забарвлена рідина;
склад: 1 мл розчину містить лідокаїну гідрохлориду 0,02 г;
допоміжні речовини: натрію хлорид, натрію гідроксид, вода для ін’єкцій;
Форма випуску. Розчин для ін’єкцій.
Фармакотерапевтична група. Препарати для місцевої анестезії та антиаритмічні засоби. Коди АТС С01ВВ01 і N01ВВ02.
Фармакологічні властивості. Фармакодинаміка. Має сильні анестезуючі властивості, застосовується при всіх видах анестезії - термінальній, інфільтраційній, провідниковій. За анестезуючим ефектом перевершує новокаїн. Порушує сприйнятливість і проведення ноцицептивних та інших видів імпульсів у нервових рецепторах і провідниках. У міокарді пригнічує автоматизм ектопічних осередків, головним чином у шлуночках, при цьому практично не пригнічує провідність і скоротність міокарда. Блокує натрієві канали і сприяє виходу іонів калію із клітин серцевого м’яза, пришвидшує реполяризацію клітинних мембран і їх стабілізацію.
Фармакокінетика. При внутрішньовенному або внутрішньом’язовому введенні ефект настає відповідно через 5 - 10 або 10 - 20 хвилин. При внутрішньом’язовому введенні швидкість абсорбції залежить від місця ін’єкції і наявності адреналіну. Розподіляється у більшості тканин рівномірно, але в тих, що добре кровопостачаються, концентрація вища, особливо в серці, нирках, мозку, печінці, селезінці, і менше - у жировій і м’язовій тканинах. Зв’язується з білками крові близько 50% препарату. Активно метаболізується в печінці до активних компонентів, що виводяться із сечею через нирки. Період напіввиведення становить 1-3 години. Невелика частина препарату піддається рециркуляції в печінці. Проникає крізь плацентарний бар’єр.
Показання для застосування. 2 % розчин використовується для провідникової, епідуральної та спинномозкової анестезії.
У кардіології при шлуночкових екстрасистоліях, тахікардії, особливо у гострій фазі інфаркту міокарда, для профілактики фібриляції шлуночків при гострому інфаркті міокарда.
Для термінальної анестезії при ендоскопічних та інструментальних дослідженнях в пульмонології, гастроентерології, офтальмології, проктології.
Спосіб застосування та дози. Для блокади периферичних нервів та сплетень звичайно використовують 2% розчин препарату в кількості 5 - 10 мл. Максимальна доза 2% розчину лідокаїну в цьому випадку для дорослих складає 200 мг (10 мл), для дітей - 4 мг/ кг маси тіла, цю дозу не можна вводити повторно протягом 24 год. При необхідності подовження дії препарату в нього добавляють 0,1% розчин адреналіну гідрохлориду в кількості 1 крапля на 10 мл анестетика, але не більше 5 крапель на весь об’єм.
Як антиаритмічний препарат застосовують 2% розчин спочатку внутрішньовенно струминно (протягом 3-4 хвилин) в дозі 50 - 100 мг (1 мг/кг), після чого продовжують вводити краплинно в середньому по 2 мг/хв.. Звичайно, для внутрішньовенного введення лідокаїн розводять у 0,9% розчині натрію хлориду з розрахунку, щоб утворився розчин із концентрацією лідокаїну 2 мг/мл, і вводять на добу в залежності від стану і досягнутого ефекту до 1200 мл.
Дітям з 12 років лідокаїн призначають з розрахунку 2-3 мг/кг спочатку внутрішньовенно болюсно, потім внутрішньовенно крапельно 1-2 мг/кг/год. Для цього 1 ампулу 2% лідокаїну розводять у 20 мл ізотонічного розчину натрію хлориду, або 5% розчину глюкози. Максимальна добова доза – 4 мг/кг маси тіла.
В офтальмології застосовують 2% розчин лидокаїну: закапують по 2 краплі в кон’юнктивальний мішок 2-3 рази з інтервалом 30-60 сек. безпосередньо перед дослідженням або хірургічним втручанням. Для змазування слизових оболонок (при интубації трахеї, бронхоезофагоскопії, видаленні поліпів, проколах гайморової пазухи) застосовують 2% розчин лидокаїну в об’ємі не більше 20 мл.
Побічна дія. Іноді відмічається головний біль, сонливість, шум у вухах, озноб; рідше - нетривале порушення зору, збудження, ейфорія, тремор, дезорієнтація, судомні реакції, парестезії, порушення мови, диплопія, підвищене потовиділення, зупинка дихання, порушення свідомості.
З боку серцево-судинної системи можуть спостерігатися порушення ритму і провідності серця, гіпотензивні реакції, зупинка серця, колапс.
В окремих пацієнтів спостерігались алергічні висипання, кропив’янка, анафілактичні реакції.
Протипоказання. Алергія на препарат, синдром WPW, виражена артеріальна гіпотензія, серцева недостатність ІІ-ІІІ ступеня, міастенія, вагітність, годування груддю, виражена брадикардія, синдром слабкості синусового вузла, кардіогенний шок, судоми, в тому числі в анамнезі, AV-блокада ІІ-ІІІ ступеня, виражені порушення функції печінки і нирок. Забороняється вводити розчини лідокаїну ретробульбарно хворим на глаукому. Дитячий вік до 12 років.
Передозування. Передозування супроводжується психомоторним збудженням, тремором, пригніченням ЦНС, клоніко-тонічними судомами, диспное, брадикарією, зупинкою серця, артеріальною гіпотензією.
Вводять барбітурати короткої дії, бензодіазепіни. За необхідності необхідності хворого переводять на штучне дихання, вживають реанімаційних заходів. Гемодіаліз неефективний.
Особливості застосування. Лідокаїн вводять після попередньої проби на чутливість.
Взаємодія з іншими лікарськими засобами. Посилюються ефекти лідокаїну при застосуванні з такими препаратами, як хлорпромазин, циметидин, пропранолол, петидин, хінідин, дизопірамід, бета-адреноблокатори, аміодарон, фенітоїн, верапаміл (доза лідокаїну в цьому випадку повинна бути знижена). Алкоголь посилює пригнічення дихання. При сполученні з прокаїнамідом посилюється побічна дія з боку ЦНС. Інгібітори МАО (амітриптилін, нортриптилін та ін.) посилюють місцевоанестезуючі ефекти препарату. При застосуванні з поліміксином В можливо пригнічення нервово-м’язової передачі та дихання. Лідокаїн посилює дію міорелаксантів. Снодійні і седативні препарати збільшують пригнічуючу дію лідокаїну на ЦНС.
Умови та термін зберігання. Зберігають у захищеному від світла і недоступному для дітей місці при температурі від 15 ˚С до 25 ˚С. Термін придатності – 2 роки.



 Глаукома: симптомы и лечение
Глаукома: симптомы и лечение
 Применение химотрипсина и трипсина при лечении заболеваний глаз
Применение химотрипсина и трипсина при лечении заболеваний глаз
 Нарушение мозгового метаболизма при расстройствах кровообращения и их коррекция винпоцетином
Нарушение мозгового метаболизма при расстройствах кровообращения и их коррекция винпоцетином
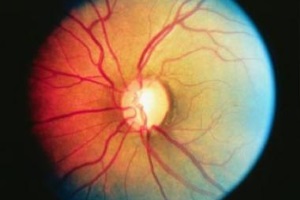 Первичная открытоугольная глаукома
Первичная открытоугольная глаукома