- Головна
- /
- Статті
- /
- Офтальмологія
- /
- Хоріоретинальні запалення (осередкове, дисеміноване, дифузне)
Хоріоретинальні запалення (осередкове, дисеміноване, дифузне)
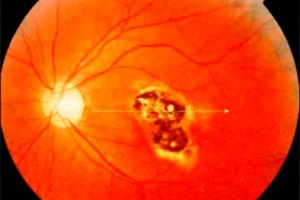
Хоріоїдит та хоріоретиніт відносяться до задніх увеїтів. Ізольований хоріоїдит буває рідко. В запальний процес, як правило, включається і сітківка, тому найчастіше зустрічається клініка хоріоретиніту.
МКХ-10: Н 30.0; Н 30.1; Н 30.8; Н 32.0*
Загальна інформація
Хоріоретиніт може бути вогнищевим, дисемінованим (богатовогнищевим) та дифузним. Хворі скаржаться на розмитість зору, плаваючі мушки, біль та світлобоязнь, рідко – на почервоніння ока.
Клініка: помутніння склистого тіла в передніх відділах (при передніх увеїтах) або в задніх – при задніх увеїтах, на очному дні в період активного запалення – рихлі вогнища, сіро-білі або жовтуваті, які промінюють у склисте тіло, локалізуються в задньому полюсі обох очей, вітреїт, набряк диска, серозне відшарування сітківки. Зір, як правило, повертається до норми через 2-6 тижнів.
Хвороба Бехчета – двобічне захворювання, частіше трапляється у молодих чоловіків.
Клініка: помутніння склистого тіла, набряк диска зорового нерва, деструкція та набряк пігментного епітелію сітківки, крововиливи. Після активної фази вогнища мають чіткі кордони, в них з’являються білі плями фіброзної тканини внаслідок організації ексудату, хоріоїдея атрофується, відзначається скупчення пігменту в зоні атрофії. Затухання запального процесу на очному дні може супроводжуватись появою епіретинальних мембран, вітреоретинальних зрощень, які ускладнюються фракційним відшаруванням сітківки. Однобічний запальний процес найчастіше є наслідком інфекційного ураження, двобічний – прояв системного захворювання.
Етіологія хоріоретинітів:
- туберкульоз викликає вогнищевий, дисемінований, дифузний хоріоретиніт, конглобований туберкулоїд, міліарний, юкстапапілярний хоріретиніт;
- сифілітичний хоріоретиніт буває як при вродженному, так і при набутому сифілісі, який проявляється вітреїтом та атрофією судинної оболонки з множинними дрібними пігментованими і безпігментованими вогнищами – «сіль з перцем»; рідко зустрічаються великі атрофічні вогнища хоріоїдеї на периферії очного дна, може приєднуватись проліферативний ретиніт, який супроводжується великими геморагіями у сітківку;
- токсоплазмоз – вітриїт, біло-жовті пухнасті вогнища на сітківці у задньому полюсі, хоріоретинальний рубець часто прилягає до вогнища гострого активного процесу;
- герпетичний ретиніт – вогнища білого ексудату на очному дні, немає помутніння склистого тіла;
- цитомегаловірусний хоріоретиніт – жовто-білі плями некротичної сітківки, що чергуються з крововиливами у сітківку.
Гостра задня багатовогнищева плакоїдна пігментна епітеліопатія зустрічається у молодих пацієнтів. Характерна гостра втрата зору, на очному дні – множинні кремово-білі субретинальні вогнища з нечіткими краями, розмірами до половини диска зорового нерва. Набряк сітківки та диску зорового нерва, муфти на судинах, інколи – крововиливи або ексудат, можуть супроводжуватися вітриїтом та переднім увеїтом, інколи – гіпопіоном. Можуть виникати рецидивуючі виразки у ротовій порожнині та на статевих органах, вузлувата еритема та артрит.
Синдром Фогта-Канаягі-Харади – ексудативне відшарування сітківки з вітреїтом, набряк диску зорового нерва, атрофічні плями пігментного епітелію. Системні прояви – вітиліго, алопеція, поліоз.
Рівні надання медичної допомоги
Третій рівень – стаціонар офтальмологічного профілю.
Діагностика
Обстеження
- Зовнішній огляд.
- Візометрія.
- Периметрія.
- Біомікроскопія.
- Офтальмоскопія.
- Тонометрія.
- Ехографія.
- Реакція Манту.
- Рентгенографія грудної клітини.
Обов’язкові лабораторні дослідження
- Загальний аналіз крові.
- Кров на цукор.
- Кров на токсоплазмоз.
- Імунограма.
- Кров на RW.
- HBs-антиген.
- Загальний аналіз сечі.
- Аналіз сечі на цитомегаловірус.
- Функція нирок.
Консультації спеціалістів за показаннями
- Терапевт (педіатр).
- ЛОР.
- Стоматолог.
- Фтизіатр.
- Ендокринолог.
- Алерголог (імунолог).
- Венеролог.
Лікування
Характеристика лікувальних заходів
Туберкульозний хоріоретиніт. При активному процесі протягом 2-3 місяців застосовують ізоніазид (перорально по 300 мг 2-3 рази на день, в/м – по 5-12 мг/кг/добу в 1-2 введення, сукон’юнктивально і парабульбарно 3% розчин) у поєднанні з рифампіцином (перорально по 450-600 мг 1 раз на день, в/м або в/в по 0,25-0,5 г на день). Потім ще протягом 3 місяців – поєднання ізоніазиду й етіонаміду перорально по 0,5-1 г/добу у 2-3 прийоми. Місцево – кортикостероїди в краплях та під кон’юнктиву.
Сифілітичний хоріоретиніт. Лікування проводить венеролог, застосовують парентерально пеніцилін, біцилін, новарсенол, миарсенол, бійохинол, та інші; місцево – мідріатики, кортикостероїди, пеніцилін.
Токсоплазмоз – хлоридин циклами по 5 днів з перервою 7-10 днів або безпереривним курсом протягом місяця по 0,25 г 2 рази на день, разом з сульфадимезином по 0,5 г 4 рази на день. При поганій переносимості сульфадимезину – етазол в/в по 10 мл; можливо застосовувати тиндурин – перші три доби по 1 табл. 4 рази на день через 30 хвилин після їжі, в подальшому – 1 табл. 2 рази на день разом з сульфадимезином по 0,5 г 4 рази на день, курс – 21 день. Для усунення токсичної дії ліків призначають дорослим фолієву кислоту, вітаміни В1 та В6 – в/м по 1 мл.
Герпетичній ретиніт – ацикловір 5 мг/кг ваги тіла в/в, розділивши на 3 дози, протягом 7-10 днів, потім – оральний ацикловір по 400-600 мг 5 раз на день протягом 6 тижнів від початку захворювання; кортикостероїди перорально (преднізон 60-80 мг/день протягом 1-2 тижнів; пізніше, протягом 2-6 тижнів, дозу поступово знижують); демаркаційна лазер-коагуляція вогнищ запалення. Місцево – циклоплегіки, кортикостероїди.
Цитомегаловірусний хоріоретиніт – ганцикловір 5 мг/кг кожні 12 годин протягом 14 днів, надалі – підтримуюча доза 5 мг/кг на день протягом 5-7 днів. При абсолютній кількості нейтрофілів нижче 500 або тромбоцитів нижче 10000 препарат слід відмінити. Або ж застосовують фоскарнет – 60 мг/кг в/в кожні 8 годин протягом 14 днів, потім – підтримуюча доза 90-120 мг/кг на день в/в (при можливості поєднувати з інфузією 1 л фізіологічного розчину). Лікування слід припинити, якщо рівень креатиніну у крові сягає понад 2,8 мг%.
Гостра задня богатовогнищева плакоїдна пігментна епітеліопатія – ангіопротектори (пармідін, діцінон, доксіум, троксевазин), антиагреганти (аспірин, тіклопідин), засоби, що поліпшують мікроциркуляцію (компламін, трентал, кавінтон), гіпербарична оксигенація.
Хвороба Бехчета. Часто необхідною є системна терапія кортикостероїдами або імуносупресорами (позитивний ефект спостерігають, призначаючи хлорамбуцил). Обов’язкова консультація терапевта та ревматолога.
Синдром Фогта-Канаягі-Харади – мідріатики, кортикостероїди; системно – кортикостероїди у комбінації з Н2-блокаторами (ранітидин по 150 мг перорально 2 рази на день), імуносупресори (метотрексат, азатіоприн, хлорамбуцил, циклоспорин) можна застосовувати при непереносимості або неефективності кортикостероїдів.
Кінцевий очікуваний результат
Збереження зору.
Термін лікування
14 днів.
Критерії якості лікування
Відсутність симптомів запалення, підвищення зору.
Можливі побічні дії та ускладнення
Розвиток вторинної глаукоми, втрата зору.
Вимоги до дієтичних призначень і обмежень
Згідно консультації.
Вимоги до режиму праці, відпочинку та реабілітації
Хворий непрацездатний протягом 4-6 тижнів (залежно від основного захворювання та ускладнень). Диспансеризація.
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення



 К здоровью – через завершение острого воспаления
К здоровью – через завершение острого воспаления
 Современные аспекты дифференциальной диагностики и лечения боли в горле
Современные аспекты дифференциальной диагностики и лечения боли в горле
 Современные принципы антибактериального лечения риносинуситов
Современные принципы антибактериального лечения риносинуситов
 Миокардит и дилатационная кардиомиопатия: проблемы диагностики и лечения
Миокардит и дилатационная кардиомиопатия: проблемы диагностики и лечения