- Головна
- /
- Статті
- /
- Ендокринологія. Цукровий діабет
- /
- Ингаляционный инсулин: начало новой эры в инсулинотерапии?
Ингаляционный инсулин: начало новой эры в инсулинотерапии?
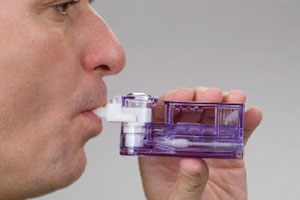
О том, как ждали и больные сахарным диабетом, и врачи ингаляционного инсулина и какие надежды на него возлагали, не стоит и говорить. Проблема негативного отношения пациентов к необходимости пожизненного введения инсулина с помощью инъекций стала притчей во языцех, мощным фактором, определяющим низкую приверженность больных к лечению и, соответственно, недоступность компенсации диабета у большинства пациентов. Многие специалисты видели в качестве одного из решений этой проблемы внедрение в практику ингаляционных препаратов инсулина.
В 2006 году искомая цель, наконец, была достигнута – ингаляционный инсулин не только разработан и успешно прошел необходимые испытания, но и вышел на мировой фармацевтический рынок. Крайне высокая его стоимость пока не способствует широкому применению, но в ряде развитых стран уже есть небольшой опыт ведения больных на этом препарате. Оправдываются ли надежды, которые возлагались на этот препарат? Один из врачей, имеющих собственный опыт применения ингаляционного инсулина у своих пациентов, профессор Торни Данхилл (Швеция) был специально приглашен на научно-практическую конференцию украинских врачей «Метаболический синдром в практике кардиолога» (14-15 ноября, г. Харьков). Профессор Данхилл рассказал об истории разработки ингаляционного инсулина и поделился своими соображениями о преимуществах и недостатках препарата.
– Сахарный диабет (СД) – тяжелое хроническое заболевание, которое укорачивает жизнь человека в среднем на 13 лет, оно находится на шестом месте среди причин смерти, а учитывая то, что СД в 2-4 раза повышает риск сердечно-сосудистых заболеваний, в том числе инфаркта миокарда и инсульта, которые регистрируются в качестве причин смертности отдельно, можно утверждать, что вклад этого заболевания в смертность намного выше. Кроме того, СД является одной из основных причин слепоты во всем мире, приводит к хронической почечной недостаточности, ампутациям конечностей. Следует также отметить, что это – одно из наиболее дорогостоящих заболеваний, особенно при неадекватном лечении.
Все это обусловливает особую важность разработки современных эффективных методов лечения СД для снижения смертности больных, повышения качества их жизни и уменьшения затрат системы здравоохранения. Большое внимание лечащих врачей привлекает новый метод инсулинотерапии – ингаляционное введение инсулина. Дело в том, что инъекционные способы введения инсулина при всей своей эффективности пациенты плохо воспринимают: хорошо известно, что больные всячески стараются избежать перехода на инсулин, что обусловливает длительное (порой годами) течение диабета с некомпенсированной гипергликемией. «Страх иглы» у пациентов на сегодня явно недооценивается: до 70% пациентов из тех, кто нуждаются в инсулине, не желают переходить на инсулинотерапию; 70% из тех, кто уже принимают инсулин, против увеличения числа инъекций. Действительно, инъекция – это всегда неприятная процедура, естественная неприязнь к уколами свойственна всем. Этим объясняется страх пациентов перед инсулинотерапией, но ни в коем случае не оправдывает неназначение инсулина в тех случаях, когда без него нельзя обойтись. Таким образом, применение инсулина неинъекционными способами – востребованный в клинической практике выход из этой ситуации.
И врачи, и пациенты с нетерпением ожидали выхода на рынок ингаляционных инсулинов. Ингаляция – неинъекционный способ введения инсулина, который, как следует ожидать, резко повысит приверженность больных к своевременному назначению инсулина. Помимо ингаляционного метода, изучают пероральные и назальные способы введения инсулина в организм, однако на них не возлагают таких больших надежд, как на ингаляцию.
Знаете ли вы, когда впервые начались исследования по разработке и внедрению в практику ингаляционного инсулина? Очевидно, большинство врачей ответят, что в последние 10-15 лет. Между тем первые эксперименты с ингаляциями инсулина начались еще в 1924 году – через два года после начала применения инсулина в клинической практике. И только в 2006 году эксперименты результативно завершились – появился первый ингаляционный инсулин, пригодный для использования. Его «отцом» стал биолог Джон Пэттон.
Преимущества ингаляционного способа введения инсулина обусловлены огромной всасывающей поверхностью альвеол, что обеспечивает равномерное распределение и практически одномоментное всасывание всей дозы инсулина в кровь.
Важно отметить, что ингаляционный инсулин сегодня не выполняет функции базального инсулина; это – лишь инсулин короткого действия, который принимается при приемах пищи. Таким образом, внедрение в практику ингаляционного инсулина пока не отменяет необходимости в инъекциях базального инсулина, если в этом есть потребность. Эффект ингаляционного инсулина подобен эффекту аналогов инсулина короткого действия, хотя профиль действия несколько отличен, что объясняется отсутствием жировой ткани в легких. Важно, что скорость наступления эффекта ингаляционного инсулина предсказуема, в отличие от препаратов, скорость действия которых зависит от места введения инсулина и, соответственно, от условий абсорбции.
Разработанный ингаляционный способ введения инсулина достаточно прост для пациента – инсулин находится в порошке, упакованном в специальные блистеры, которые помещают в индивидуальный аппарат для вдыхания препарата; порошок инсулина там распыляется и вдыхается пациентом. Пациент вставляет блистер в ингалятор, при распылении инсулина в прозрачном контейнере ингалятора появляется дымка (визуализация распыления очень важна для пациента), затем делает медленный вдох распыленного инсулина.
Ингалятор очень прост и удобен в пользовании, к тому же чрезвычайно устойчив к ударам, не разбивается при падении и может успешно применяться в течение многих лет, не требует электрического питания, батареек. Устройство работает при низкой и высокой влажности, большом диапазоне температур, пациент может использовать его даже в ванной.
Производство ингаляционного инсулина достаточно сложное. Сначала создается раствор инсулина и затем особым способом высушивается, при этом вода заменяется маннитолом или глицеролом (технология производства несколько напоминает производство чипсов). Препарат смешивают с небольшим количеством наполнителя, распределяют на дозы и помещают в упаковку, защищающую от влаги. Сухое состояние порошка предупреждает развитие микроорганизмов, дает возможность длительного хранения в различных условиях, не требует добавления консервантов. Такой препарат стабилен, при комнатной температуре он может храниться свыше двух лет, не имеет неприятного вкуса и быстро растворим.
Ключевым вопросом при создании препарата является обеспечение подходящего размера частиц, точной дозировки действующего вещества. От размера частиц вдыхаемой смеси зависит, насколько глубоко попадет инсулин в легкие, какая его часть попадет в альвеолы и диффундирует в кровь. Так, если частицы слишком велики, они остаются преимущественно в верхних дыхательных путях, если очень малы – выходят вместе с выдыхаемым воздухом, подобно табачному дыму, большая часть которого не задерживается в дыхательных путях. Оптимальный размер частиц – от 1 до 5 микрон.
Прежде чем попасть на всасывающую поверхность легких, инсулин проходит через ряд узких разветвляющихся трубок (бронхов), поэтому когда препарат достигает альвеол, он находится в них в экстремально низкой концентрации – примерно одна частица препарата на одну альвеолу. При этом инсулин должен успеть пройти стадии распыления, седиментации и диффузии, что вызывает необходимость достаточно медленного вдыхания инсулина. Это можно сравнить с вождением машины по скользкой дороге, когда нельзя вести ее слишком быстро.
Учитывая способ применения и путь, который проходит препарат от ротовой полости до альвеолы, одна из самых больших проблем в применении ингаляционного инсулина – его низкая биодоступность (около 10%): до 30% препарата остается в ингаляторе, около 20% – в ротоглотке, 10% – в трахее и бронхах и только 40% попадает в альвеолы. Существуют и другие проблемы, над решением которых работают ученые. Это – выработка антител к инсулину, развитие гипогликемии при ингаляционном применении, зависимость ингаляций инсулина от состояния легких и функций легких от использования ингаляционного инсулина, применение ингаляционного инсулина у молодых пациентов, возможность использования ингаляционного инсулина при бронхиальной астме и других обструктивных заболеваниях легких, а также у курильщиков, при пневмонии и хроническом кашле. Все эти вопросы находятся на разных стадиях изучения и в настоящее время накапливают доказательную базу. Предварительно можно сказать следующее: до начала лечения необходимо провести спирометрию и при значительных нарушениях функции легких отказаться от назначения ингаляционного инсулина; пациенту обязательно следует прекратить курение. Обструктивные заболевания легких в нетяжелой форме не являются противопоказанием для назначения ингаляционного инсулина, пневмония также не считается противопоказанием, но при этом следует контролировать уровень глюкозы.
Таким образом, можно сказать, что ингаляционный инсулин не лучше и не хуже обычного подкожного инсулина, его можно применять у пациентов с СД 1 и 2 типа. Следует отметить, что именно при неинъекционном способе введения у пациентов будет, несомненно, более высокая приверженность к лечению. Основными недостатками метода остаются очень высокая стоимость, а также определенные ограничения контингента больных, которым его можно назначать. Поскольку препарат применяется всего несколько месяцев, специалисты ожидают, что в дальнейшем эти проблемы станут менее актуальными, ингаляционные инсулины будут более доступны для пациентов, накопится доказательная база относительно возможностей его применения. Продолжается и работа по оптимизации дозировок препарата. Надеемся, что следующим шагом внедрения ингаляционных инсулинов в клиническую практику станет изобретение базального инсулина; ожидается также и разработка более совершенных ингаляторов.
 Трофические язвы при сахарном диабете: предупрежден – значит вооружен
Трофические язвы при сахарном диабете: предупрежден – значит вооружен
 Глюренорм: опыт применения в амбулаторной практике у больных сахарным диабетом 2 типа с различными стадиями диабетической нефропатии
Глюренорм: опыт применения в амбулаторной практике у больных сахарным диабетом 2 типа с различными стадиями диабетической нефропатии
 Проблемы в лечении метаболического синдрома и сахарного диабета 2 типа
Проблемы в лечении метаболического синдрома и сахарного диабета 2 типа
 Сахарный диабет и феномен закаливания тканей миокарда ишемией
Сахарный диабет и феномен закаливания тканей миокарда ишемией
- Категорії статей
- Інвалідність
- Інфекційні захворювання
- Акушерство, гінекологія, репродуктивна медицина
- Алергія
- Варікоз
- Гастроентерологія
- Гепатологія
- Головний біль
- Депресія. Психотерапія
- Дерматокосметологія
- Дитяча і підліткова гінекологія
- Дитяче харчування
- Ендокринологія. Цукровий діабет
- Кардіологія
- Мамологія
- Надлишкова вага. Дієти
- Неврологія
- Онкологія
- Отоларингологія
- Офтальмологія
- Проктологія
- Пульмонологія, фтизіатрія
- Стоматологія. Захворювання порожнини рота
- Травматологія і ортопедія
- Урологія і нефрологія
- Школа здоров'я
- Щеплення


